9 noviembre, 2022
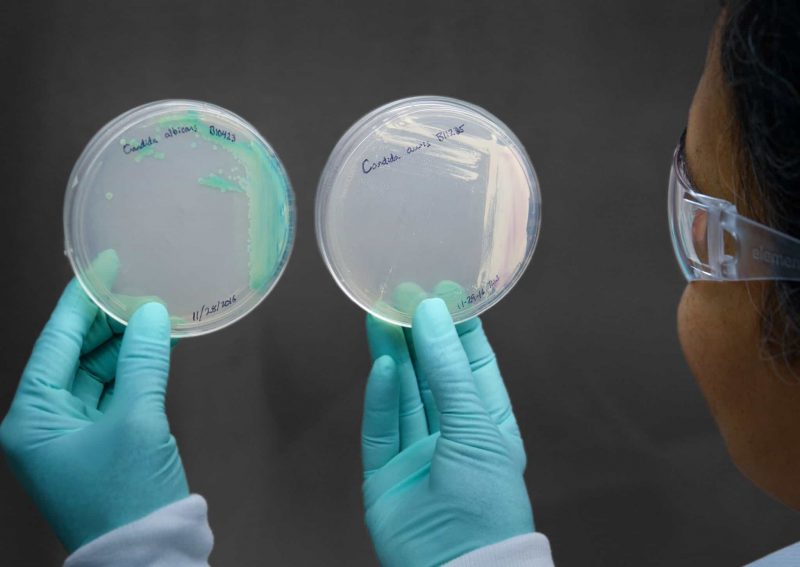
La aparición de la levadura Candida auris en dos pacientes argentinos elevó todas las alertas del país a principios de noviembre. El hongo pertenece a una familia muy conocida de patógenos que genera infecciones conocidas, como “candidiasis”. Pero la nueva variedad de esta levadura es un monstruo al que nadie quiere mirar a la cara. Muchas veces no responde a ningún fármaco conocido y suele causar la muerte en 30 al 60% de los casos, especialmente pacientes internados en terapia intensiva con sus sistemas inmunitarios débiles y agotados.
Anualmente se estima que se producen unas 150 millones de infecciones fúngicas (por hongos) graves en el mundo. La Organización Mundial de la Salud (OMS) emitió recientemente un informe donde advirtió que “las infecciones fúngicas están creciendo y son cada vez más resistentes a los tratamientos, por lo que constituyen una preocupación de salud pública global”.
Entre los 19 microbios que más amenazan a los seres humanos, la OMS destacó precisamente a Candida auris como uno de los cuatro más peligrosos.
Infecciones fúngicas incrementadas en pandemia
Junto con otros hongos como el Aspergillus, distintas variedades de Candida se hicieron fuertes en los hospitales durante la pandemia de COVID-19. Es que los pacientes con neumonías graves, tratados con corticoides y antibióticos de todo tipo, resultaron un campo fértil para la difusión de patógenos raros. Especialmente, hongos para los que no existen diagnósticos sencillos ni fármacos antifúngicos a mano.
Identificada inicialmente en Japón en 2009 y causante de un brote en California en 2019, Candida auris encontró en la pandemia viral un nicho sencillo de ocupar, junto con bacterias resistentes a antibióticos. De hecho, la Organización Panamericana de la Salud (OPS) emitió un alerta en febrero de 2021 para todo el continente sobre el riesgo que implicaba esta levadura para los sistemas de salud.
“Este hongo es causante de infecciones graves del torrente sanguíneo. Pueden llegar a ocasionar la muerte del paciente, en especial de aquellos que están críticamente comprometidos. Uno de cada tres pacientes con infección invasiva por C. auris puede morir”, explicó la microbióloga colombiana Patricia Escandón.
Presente en 47 países, incluidos Colombia, Perú y Brasil, ahora se confirmó en la Argentina la existencia de Candida auris en dos pacientes tratados en la misma clínica (uno internado, otro ambulatorio), lo que obliga a una vigilancia estrecha en centros hospitalarios donde se trata a los pacientes más propensos a sufrir consecuencias letales por este hongo emergente en el mundo.
Cándidas, pero distintas
Hay decenas de variantes distintas de la levadura Candida. La especie más común –C. albicans- habita en el tubo digestivo, la boca, la piel y la vagina habitualmente, pero puede multiplicarse más allá de lo normal en ciertas circunstancias.
Vieja conocida por las mujeres, que suelen padecer molestas infecciones causadas por este hongo en los órganos genitales, la Cándida albicans puede manifestarse con manchas blancas en la piel y acompañarse por picazón, ampollas y aftas en la boca. En general, C. albicans causa problemas leves, pero en ocasiones también puede ser letal.
La enfermedad producida por Cándida albicans no se transmite sexualmente. La mayoría de las candidiasis aparecen después de tomar antibióticos (que cambian el balance de los microorganismos que viven habitualmente en el cuerpo) o en situaciones de mucho estrés, y suelen tratarse con antimicóticos orales, de uso tópico o transvaginal.
En cambio, la Cándida auris no suele manifestarse en personas generalmente sanas, sino en pacientes internados durante mucho tiempo, sometidos a múltiples tratamientos farmacológicos, con cánulas insertadas en su cuerpo o asistencia respiratoria mecánica y muchas veces inmunosuprimidos por trasplantes. Esto es lo que parece haber ocurrido en al menos uno de los pacientes internados en la clínica porteña.
Prevención y tratamiento
El tratamiento para Candida auris consiste en una clase de fármacos antimicóticos llamados “equinocandinas”. A veces, sin embargo, estos hongos son resistentes incluso a estos antimicóticos. Se recomienda siempre aislar a los pacientes infectados y no tomar contacto con su piel.
Es importante que, para evitar la transmisión, el personal sanitario se lave adecuadamente las manos entre un paciente internado y otro. También, que las personas que visiten a familiares en centros hospitalarios o geriátricos se higienicen muy bien las manos al salir.
Es preciso aclarar que una persona puede estar colonizada por este hongo (llevarlo en la piel), pero no estar infectada ni enfermar por ello. Sin embargo, la persona colonizada por C. auris puede pasarle el microbio a otra persona o contaminar superficies.
De hecho, una persona que viajó desde Sudáfrica a Dinamarca recientemente fue colonizada por el hongo C.auris. El paciente, herido y atendido en un hospital dinamarqués, se mantuvo aislado y se limpiaron con extremo cuidado las dos habitaciones donde permaneció en observación. Sin embargo, el siguiente paciente que estuvo 5 horas en el lugar se contagió y padeció una infección en la sangre por C. auris. Ya hay 4 pacientes identificados en Dinamarca a partir de este caso, según informó Maiken Cavling Arendrup, jefe de Micología del Statens Serum Institut de Dinamarca.
Los casos de Candida auris son todavía raros en el mundo y resultan difíciles de diagnosticar en laboratorios convencionales. Es preciso estar vigilante frente a brotes en centros hospitalarios, ya que los contagios podrían dar origen en el futuro a epidemias extendidas, para las cuales podrían no existir fármacos eficaces.
REDACCIÓN PENSAR SALUD
redaccion@pensarsalud.com.ar ¡Escribínos!
Tags: bacterias resistentes a antibióticos | candiasis | candida albicans | candida auris | candidiasis | equinocandinas | hongo | infección fungica | inmunosuprimidos | resistencia a antibióticos | resistencia antimicrobiana | sistema inmunitario | terapia intensiva